سرطان پستان در افراد میانسال و سالمند

سرطان پستان در افراد میانسال و سالمند یک واقعیت مهم سلامت است. آمار به وضوح نشان میدهد که خطر ابتلا به این بیماری با افزایش سن، به طور قابل توجهی بالا میرود. بیشترین موارد تشخیص، مربوط به زنان بالای ۵۰ سال است. بنابراین، پرداختن به سرطان پستان در افراد میانسال و سالمند نیازمند نگاهی ویژه و آگاهانه است.
بدن در این مرحله از زندگی، تغییرات فیزیولوژیک خاصی را تجربه میکند. یائسگی و کاهش شدید هورمونهای زنانه مانند استروژن، یک تحول بزرگ ایجاد میکند. این تغییرات هورمونی میتوانند بر بافت پستان تاثیر بگذارند. همچنین، تجمع مواجهه طولانیمدت با عوامل خطر در طول زندگی، احتمال رشد سلولهای غیرطبیعی را افزایش میدهد. با این حال، افزایش سن به معنای بیپناهی نیست. برعکس، خردمندی و توجه به سلامتی در این دوران اوج میگیرد.
مقابله با سرطان پستان در افراد میانسال و سالمند بر سه پایه اصلی استوار است: پیشگیری، غربالگری و تشخیص زودهنگام. حفظ وزن متعادل، فعالیت بدنی منظم، تغذیه سرشار از میوه و سبزی و پرهیز از الکل، از اقدامات محکم پیشگیرانه به شمار میروند. اما نقش غربالگری منظم، حیاتیتر است. ماموگرافی به عنوان یک ابزار قدرتمند، میتواند تودهها را سالها قبل از قابل لمس شدن، شناسایی کند. پزشکان تاکید زیادی بر انجام دورهای این آزمایش دارند.
آگاهی از علائم نیز بسیار تعیینکننده است. هر توده جدید، تغییر در شکل یا اندازه پستان، فرورفتگی پوست، ترشح غیرعادی از نوک پستان یا قرمزی و خشکی که بهبود نمییابد، باید فورا توسط پزشک بررسی شود. به خاطر داشته باشید که سرطان پستان در افراد میانسال و سالمند در صورت کشف در مراحل اولیه، اغلب پاسخ بهتری به درمان میدهد. درمانهای امروزی متنوع و موثر هستند و سن به تنهایی مانع تصمیمگیری برای درمان کامل نیست. با مراقبت آگاهانه و پیگیری مستمر، میتوان این چالش سلامت را به خوبی مدیریت کرد و از کیفیت زندگی مطلوبی برخوردار شد.
علائم و نشانه های سرطان پستان در افراد میانسال و سالمند
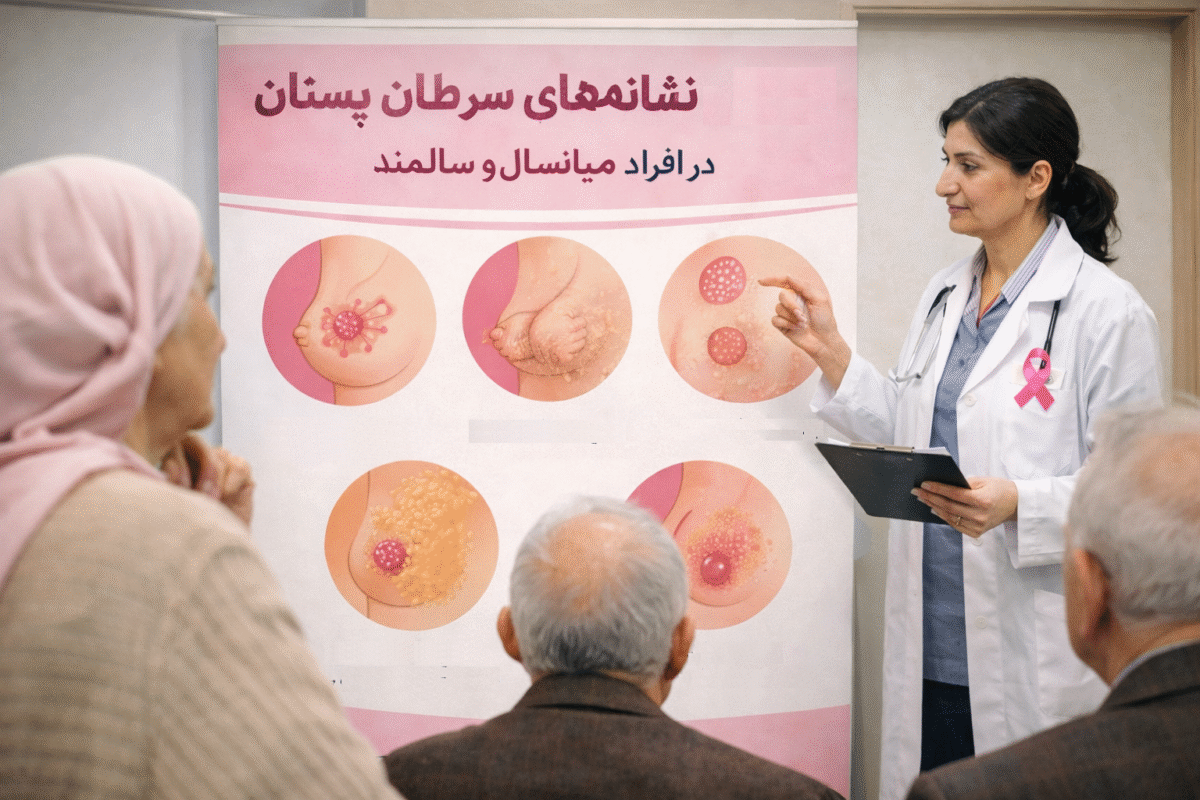
شناسایی علائم سرطان پستان در افراد میانسال و سالمند، گامی حیاتی برای تشخیص زودهنگام است. افزایش سن، مهمترین عامل خطر برای این بیماری محسوب میشود. بنابراین، توجه دقیق به تغییرات بدن در این دوره ضروری است. آگاهی از نشانهها، قدرت عمل شما را بسیار افزایش میدهد.
شایعترین علامت، احساس یک توده یا ضخیمشدگی در پستان یا زیر بغل است. این توده اغلب بدون درد ظاهر میشود. اما هر تودهای را باید جدی گرفت. تغییر در اندازه یا شکل طبیعی یک یا هر دو پستان نیز یک هشدار است.
تغییرات در پوست پستان را نادیده نگیرید. فرورفتگی، چروکیدگی یا قرمزی شبیه پوست پرتقال، میتوانند نشانههایی مهم باشند. هر گونه تغییر در نوک پستان نیز حائز اهمیت است. برگشتگی نوک پستان به داخل، ترشحات غیرخونی یا خونی و ایجاد زخم یا پوستهریزی، نیاز به بررسی فوری دارند.
درد نیز گرچه کمتر شایع است، اما ممکن است وجود داشته باشد. یک درد مبهم یا احساس ناراحتی که از بین نمیرود، میتواند مرتبط باشد. به خاطر داشته باشید که این علائم همیشه نشانه سرطان نیستند. بسیاری از شرایط خوشخیم نیز چنین تغییراتی ایجاد میکنند. اما تشخیص تفاوت، تنها بر عهده پزشک و ابزارهای تخصصی است.
افراد میانسال و سالمند باید به طور منظم پستانهای خود را معاینه کنند. هر تغییر جدید یا ماندگار را با پزشک خود در میان بگذارند. انجام ماموگرافی دورهای طبق توصیه پزشک، ابزار قدرتمندی برای کشف تغییرات قبل از بروز علائم است. تشخیص به موقع، کلید درمان موفق و حفظ کیفیت زندگی است.
1. احساس توده یا ضخیمشدگی
این علامت، شایعترین نشانه است. شما ممکن است یک توده سفت با حاشیههای نامنظم را حس کنید. این توده اغلب بدون درد است. محل آن میتواند در هر بخشی از پستان یا زیر بغل باشد. توده در ناحیه زیر بغل میتواند نشانه درگیری غدد لنفاوی باشد. همه تودهها سرطانی نیستند. کیست یا فیبروآدنوم نمونههای خوشخیم هستند. اما شما نباید قضاوت را به خودتان واگذار کنید. هر توده جدیدی نیاز به ارزیابی پزشکی دارد. معاینه ماهانه به شما کمک میکند با بافت طبیعی پستانتان آشنا شوید. این آشنایی، شناسایی تغییرات را آسان میکند. تودههای سرطانی معمولا با چرخه قاعدگی ناپدید نمیشوند. مراجعه به پزشک اولین قدم ضروری است. پزشک معاینه بالینی انجام میدهد. او ممکن است سونوگرافی یا ماموگرافی تجویز کند. تشخیص زودهنگام تاثیر چشمگیری در موفقیت درمان دارد.
2. تغییر در اندازه یا شکل پستان
سرطان میتواند شکل کلی پستان را تغییر دهد. شما ممکن است مشاهده کنید یک پستان بزرگتر یا پایینتر از دیگری شده است. ممکن است یک برجستگی یا فرورفتگی موضعی ایجاد شود. این تغییرات معمولا به تدریج و نامتقارن رخ میدهند. علت آن اغلب کشیده شدن بافت داخلی توسط تومور است. برای بررسی، مقابل آینه با حالتهای مختلف بایستید. دستان را به پهلو، سپس بالا و بعد روی کمر قرار دهید. در هر حالت شکل پستانها را مقایسه کنید. به دنبال هرگونه عدم تقارن جدید باشید. برخی تغییرات با افزایش سن طبیعی است. اما تغییر ناگهانی یا پیشرونده هشداردهنده است. این علامت حتی ممکن است بدون احساس توده واضح رخ دهد. بنابراین مشاهده بصری منظم بسیار مهم است. در صورت مشاهده چنین تغییری، حتما به پزشک مراجعه کنید. تصویربرداری میتواند علت اصلی را مشخص کند.
3. فرورفتگی یا چروکیدگی پوست
این علامت، ظاهری شبیه پوست پرتقال یا فرورفتگی موضعی ایجاد میکند. علت آن کشیده شدن لایههای عمقی پوست توسط یک توده است. تومور به بافت همبند میچسبد و آن را به داخل میکشد. برای دیدن آن، پستان را زیر نور مناسب و از زوایای مختلف بررسی کنید. گاهی فرورفتگی فقط با بالا بردن دست یا خم شدن آشکار میشود. این تغییر میتواند بسیار کوچک و موضعی باشد. عفونتهای خوشخیم به ندرت این علامت را ایجاد میکنند. فرورفتگی پوست یک نشانه کلاسیک سرطان محسوب میشود. این علامت حتی در غیاب یک توده لمسشده نیز اهمیت دارد. نیاز به پیگیری فوری پزشکی دارد. پزشک معمولا ماموگرافی تشخیصی با بزرگنمایی را درخواست میکند. این نوع سرطانها گاهی با انواع تهاجمیتر همراه هستند. پس هیچگاه آن را نادیده نگیرید.
4. قرمزی یا پوستریزی در ناحیه پستان یا نوک پستان
قرمزی غیرعادی، خشکی، پوستهریزی یا ضخیم شدن پوست پستان یا نوک پستان، میتواند یک علامت هشدار باشد. این تغییرات ممکن است شبیه اگزما یا عفونت پوستی به نظر برسند. اما اگر این علائم فقط به یک پستان محدود باشند و با درمانهای معمول پوستی بهبود نیابند، اهمیت آنها دوچندان میشود. این حالت میتواند نشانهای از یک نوع خاص سرطان پستان به نام “بیماری پاژه نوک پستان” یا حتی سرطان التهابی پستان باشد.
در بیماری پاژه، سلولهای سرطانی از مجاری شیری به پوست نوک پستان و هاله اطراف آن مهاجرت میکنند. این امر باعث ایجاد ضایعهای قرمز، پوستهپوسته، خارشدار و گاهی زخم میشود. افراد اغلب آن را با یک عفونت قارچی یا درماتیت اشتباه میگیرند و ماهها با کرمهای موضعی بدون نتیجه درمان میکنند. سرطان التهابی پستان نیز میتواند باعث قرمزی و گرمی وسیع در پوست پستان شود. در این حالت، پوست ممکن است ظاهر “پرتقالی” پیدا کند. این سرطان به دلیل انسداد عروق لنفاوی پوست توسط سلولهای سرطانی رخ میدهد. هرگونه قرمزی یا پوستهریزی پایدار (بیش از چند هفته) یا در حال گسترش، نیاز به ارزیابی پزشکی دارد. پزشک ممکن است نمونهبرداری کوچکی از پوست (بیوپسی پانچ) را برای تایید یا رد تشخیص انجام دهد. هرگز چنین علائمی را خودسرانه درمان نکنید.
5. برگشتگی نوک پستان به داخل
برگشتگی نوک پستان به داخل (اینورژن) زمانی رخ میدهد که نوک پستان به جای برجستگی، به سمت داخل کشیده شود. توجه کنید که برخی افراد به طور مادرزادی نوک پستان فرورفته دارند. این حالت کاملا طبیعی است و معمولا هر دو طرف را درگیر میکند. علامت هشدار، تغییر جدید در وضعیت نوک پستان است. اگر نوک پستانی که همیشه برجسته بوده، ناگهان یا به تدریج شروع به فرورفتن کند، این یک نشانه مهم است.
علت این اتفاق، اغلب کوتاه شدن مجاری شیری در پشت نوک پستان است. یک تومور میتواند این مجاری را به سمت داخل بکشد و باعث جمع شدن نوک پستان شود. این فرورفتگی ممکن است خفیف یا شدید باشد. گاهی نوک پستان کاملا به داخل فرو میرود و ناپدید میشود. این تغییر معمولا تنها در یک پستان اتفاق میافتد. برای بررسی، به وضعیت نوک پستان در حالتهای مختلف (آرامش، سرما یا تحریک) توجه کنید. همچنین، سعی کنید به آرامی نوک پستان را بین دو انگست بیرون بیاورید. اگر به راحتی بیرون نیامد یا بلافاصله پس از رها کردن به داخل برگشت، این موضوع را با پزشک در میان بگذارید. برگشتگی جدید نوک پستان میتواند نشانه یک سرطان زیرمجرایی باشد که نزدیک به نوک پستان قرار دارد. مانند سایر علائم، این مورد نیز نیاز به ارزیابی تصویربرداری (ماموگرافی) و احتمالا معاینه توسط متخصص دارد.
6. ترشح غیرعادی از نوک پستان (به ویژه ترشح خونی)
ترشح از نوک پستان میتواند نگرانکننده باشد، اما اغلب علل خوشخیم دارد. با این حال، ویژگیهای خاصی، اهمیت آن را افزایش میدهند. ترشح خونی یا آبکی-خونی (صورتی-قهوهای) از قویترین نشانههای هشدار است. ترشح شفاف و آبکی نیز میتواند مرتبط باشد. اگر ترشح خودبهخود و بدون فشار دادن رخ دهد، تنها از یک مجرا بیاید و فقط در یک پستان مشاهده شود، نیاز به بررسی جدی دارد.
علت این ترشح میتواند رشد یک تومور در داخل مجاری شیری باشد. این تومور ممکن است عروق خونی کوچک اطراف خود را تحت تاثیر قرار دهد و باعث خونریزی خفیف در مجرا شود. ترشح خونی در زنان یائسه، اهمیت بیشتری نسبت به زنان جوان دارد. برای ارزیابی، پزشک در مورد رنگ، قوام، مقدار و زمانبندی ترشح سوال میکند. معاینه بالینی و سپس تصویربرداری تخصصی مانند “داکتوگرافی” (تزریق ماده حاجب به مجاری) یا MRI پستان ممکن است لازم باشد. این روشها به یافتن منبع ترشح و هر گونه ضایعه داخل مجرایی کمک میکنند. هرگز ترشح خونی یا آبکی یکطرفه و خودبهخود را نادیده نگیرید. حتی اگر هیچ تودهای احساس نکنید. این علامت میتواند نشانه یک سرطان در مراحل بسیار ابتدایی باشد که درمان آن بسیار موفقیتآمیزتر است.
7. درد مداوم یا حساسیت در پستان
برخلاف تصور رایج، درد به تنهایی نشانه شایع سرطان پستان نیست. بیشتر دردهای پستانی با تغییرات هورمونی چرخه قاعدگی، کیستهای خوشخیم یا مشکلات عضلانی-اسکلتی مرتبط هستند. با این حال، درد مداوم، موضعی و یکطرفه که با چرخه قاعدگی ارتباطی ندارد و از بین نمیرود، میتواند گاهی اوقات یک علامت باشد.
این درد معمولا به صورت یک ناراحتی عمقی، سوزش یا حساسیت به لمس در یک نقطه خاص توصیف میشود. ممکن است با فشار روی آن ناحیه تشدید شود. در سرطان، درد اغلب به دلیل التهاب یا کشیدگی بافتهای اطراف تومور ایجاد میشود. یا ممکن است تومور به اعصاب مجاور فشار وارد کند. در زنان یائسه، درد جدید پستان اهمیت بیشتری دارد، زیرا دیگر با نوسانات هورمونی ماهانه مرتبط نیست. اگر درد شما متمرکز است، با گذر زمان بهبود نمییابد، یا با علائم دیگری مانند توده، قرمزی یا تغییر شکل همراه است، حتما به پزشک مراجعه کنید. پزشک با معاینه و تصویربرداری میتواند بین علل خوشخیم (مانند ماستالژی) و احتمالات جدیتر تمایز قائل شود. به یاد داشته باشید که اگرچه درد به ندرت نشانه اصلی است، اما نباید به طور کامل نادیده گرفته شود، به ویژه وقتی که مداوم و غیرمعمول باشد.
8. تورم یا گرمی در بخشی از پستان
تورم موضعی یا احساس گرمی در یک ناحیه خاص از پستان، بدون وجود سابقه ضربه یا عفونت واضح (مانند ماستیت در دوران شیردهی)، میتواند علامتی قابل توجه باشد. این تورم ممکن است با قرمزی پوست همراه باشد یا نباشد. گاهی اوقات فرد احساس میکند یک قسمت از پستان نسبت به بقیه متورم، سفت یا گرمتر است.
این علامت میتواند به چند دلیل رخ دهد. گاهی تومور باعث انسداد عروق لنفاوی در آن ناحیه میشود. این انسداد منجر به تجدد مایع و تورم موضعی میگردد. همچنین، رشد سریع تومور میتواند یک پاسخ التهابی در بافت اطراف ایجاد کند که با تورم و گرمی همراه است. این حالت، به ویژه در ارتباط با سرطان التهابی پستان یا انواع تهاجمی سرطان دیده میشود. برای بررسی، دمای پوست را با کف دست مقایسه کنید. آیا قسمتی به وضوح گرمتر است؟ آیا وضوح رگهای پوستی در یک ناحیه بیشتر شده؟ هرگونه تورم نامتقارن و پایدار که در عرض چند هفته برطرف نمیشود، نیاز به ارزیابی دارد. پزشک ممکن است برای رد عفونت، سونوگرافی تجویز کند. اما اگر عفونت واضحی وجود نداشته باشد و آنتیبیوتیک تاثیری نداشته باشد، احتمال وجود یک فرآیند بدخیم قوت میگیرد. این علامت نیز مانند دیگران، بر اهمیت معاینه و تصویربرداری به موقع تاکید میکند.
تشخیص سرطان پستان در افراد میانسال و سالمند

تشخیص بهموقع سرطان پستان در افراد میانسال و سالمند، سنگ بنای درمان موفق است. با افزایش سن، اهمیت غربالگری منظم و توجه به علائم بیشتر میشود. خوشبختانه پزشکان امروزه ابزارهای دقیق و متنوعی در اختیار دارند.
اولین قدم، معاینه بالینی توسط پزشک است. پزشک با معاینه دقیق پستانها و غدد لنفاوی زیر بغل، هرگونه توده یا تغییر غیرعادی را بررسی میکند. در کنار این، ماموگرافی مهمترین ابزار تشخیصی محسوب میشود. این تصویربرداری با اشعه ایکس میتواند ضایعات بسیار کوچک را سالها قبل از قابل لمس شدن، شناسایی کند.
گاهی پزشک از سونوگرافی پستان استفاده میکند. این روش به ویژه برای بررسی تودههای لمس شده یا مشاهده شده در ماموگرافی بسیار مفید است. سونوگرافی به تمایز بین تودههای کیستی (پر از مایع) و جامد کمک میکند.
در صورت مشاهده ناهنجاری در تصویربرداریها، نمونهبرداری (بیوپسی) تنها روش قطعی تشخیص است. پزشک نمونه کوچکی از بافت را برمیدارد. سپس پاتولوژیست زیر میکروسکوپ، وجود یا عدم وجود سلولهای سرطانی را تأیید میکند.
در موارد خاص، روشهای پیشرفتهتری مانند امآرآی (MRI) پستان نیز به کار میروند. این روش برای افراد با خطر بسیار بالا یا برای تعیین دقیق اندازه تومور کاربرد دارد.
فرآیند تشخیص ممکن است ترکیبی از این روشها را شامل شود. هدف، دستیابی به دقیقترین پاسخ در کوتاهترین زمان ممکن است. مشارکت فعال فرد و پیگیری توصیههای پزشکی، کلید طلایی این مسیر است.
1. معاینه بالینی پستان
این معاینه اولین و اساسیترین قدم تشخیصی است. پزشک یا پرستار آموزشدیده، پستانها و نواحی زیر بغل و ترقوه را به دقت لمس میکند. آنها به دنبال هرگونه توده، ضخیمشدگی بافت، تغییر در تقارن یا حساسیت غیرمعمول میگردند. همچنین پوست و نوک پستان را از نظر تغییرات ظاهری بررسی میکنند. این معاینه یک فرآیند تعاملی است. شما میتوانید هر تغییری که خودتان متوجه شدهاید را به پزشک نشان دهید. معاینه بالینی میتواند یافتههای ماموگرافی را تکمیل کند. برخی تودهها ممکن است در ماموگرافی به خوبی دیده نشوند، اما توسط پزشک قابل لمس باشند. این معاینه درد ندارد و سریع انجام میشود. نتیجه آن به پزشک کمک میکند تا در مورد نیاز به تصویربرداریهای بعدی تصمیم بگیرد. معاینه منظم توسط پزشک، یک اقدام محافظتی مهم برای افراد میانسال و سالمند است.
2. ماموگرافی
ماموگرافی اصلیترین ابزار غربالگری و تشخیص سرطان پستان است. این روش از اشعه ایکس با دوز پایین برای تصویربرداری از بافت پستان استفاده میکند. دستگاه پستان را بین دو صفحه فشرده میکند تا تصویر واضحی بگیرد. این فشردگی ممکن است لحظاتی ناراحتکننده باشد، اما بسیار کوتاه است. ماموگرافی میتواند تودهها یا رسوبات کلسیم ریز (میکروکلسفیکاسیون) را سالها قبل از قابل لمس شدن، شناسایی کند. دو نوع اصلی وجود دارد: ماموگرافی غربالگری برای افراد بدون علامت، و ماموگرافی تشخیصی برای بررسی یافته خاصی مانند یک توده. در زنان سالمند با بافت پستان کمتر چگال، دقت ماموگرافی اغلب بسیار بالا است. پزشک تصاویر را برای شناسایی هر ناهنجاری تحلیل میکند. اگر نقطه مبهمی دیده شود، ممکن است از زوایای دیگر یا با بزرگنمایی بیشتر عکس بگیرند.
3. سونوگرافی پستان
سونوگرافی از امواج صوتی برای ایجاد تصویر از داخل پستان استفاده میکند. این روش کاملا بدون درد و فاقد اشعه است. پزشک معمولا پس از یافتن توده در معاینه یا ماموگرافی، سونوگرافی را تجویز میکند. کار اصلی آن، تمایز قائل شدن بین توده جامد و کیست پر از مایع است. کیستها معمولا خوشخیم هستند. سونوگرافی بافت جامد را با جزئیات خوبی نشان میدهد. همچنین میتواند به هدایت سوزن برای نمونهبرداری دقیق کمک کند. این روش برای زنان با بافت پستان متراکم (که در ماموگرافی سفید دیده میشود) بسیار مفید است، زیرا امواج صوتی به راحتی از بافت متراکم عبور میکنند. سونوگرافی نمیتواند جایگزین ماموگرافی شود، بلکه مکمل آن است. این دو روش با هم اطلاعات کاملتری ارائه میدهند و به پزشک در تصمیمگیری کمک میکنند.
4. نمونهبرداری (بیوپسی)
بیوپسی تنها روش قطعی برای تشخیص سرطان است. در این روش، پزشک نمونه کوچکی از بافت ناحیه مشکوک را برمیدارد. سپس پاتولوژیست این نمونه را زیر میکروسکوپ بررسی میکند. او وجود یا عدم وجود سلولهای سرطانی را تأیید میکند. روشهای مختلفی وجود دارد. رایجترین آن، بیوپسی با سوزن کور (Core Needle Biopsy) است. پزشک با هدایت سونوگرافی یا ماموگرافی، سوزن مخصوصی را وارد کرده و چند نمونه استوانهای کوچک برمیدارد. روش دیگر، بیوپسی با مکش (Vacuum-Assisted) است که نمونه بزرگتری برداشته میشود. بیوپسی معمولا با بیحسی موضعی انجام میشود. درد آن بسیار کم است. این روش سرپایی است و نیاز به بستری ندارد. نتیجه بیوپسی مشخص میکند که ضایعه خوشخیم است، بدخیم است یا تغییرات پیشسرطانی دارد. این اطلاعات اساس تمام برنامهریزیهای درمانی است.
5. امآرآی (MRI) پستان
امآرآی از میدان مغناطیسی قوی و امواج رادیویی برای ایجاد تصاویر دقیق استفاده میکند. این روش اشعه ندارد. معمولا برای موارد خاصی کاربرد دارد. برای مثال، برای ارزیابی دقیق اندازه و گسترش تومور در فردی با سرطان تاییدشده استفاده میشود. یا برای غربالگری زنان با خطر وراثتی بسیار بالا (مانند حاملگان جهش ژن BRCA) به کار میرود. MRI حساسیت بسیار بالایی در شناسایی ضایعات دارد. اما ممکن است موارد خوشخیم را نیز به عنوان مشکوک گزارش کند. به این دلیل، نرخ مثبت کاذب آن بالاتر است. انجام MRI نیاز به تزریق ماده حاجب وریدی دارد. فرد در حالی که به شکم دراز کشیده، داخل دستگاه قرار میگیرد. این روش زمانبرتر و پرهزینهتر از سایر روشهاست. بنابراین، پزشک فقط در شرایط خاص و با دلایل قانعکننده آن را توصیه میکند.
6. داکتوگرافی
داکتوگرافی نوع خاصی از ماموگرافی است که برای بررسی ترشحات خودبهخودی نوک پستان استفاده میشود. این روش زمانی به کار میرود که فرد ترشحی (به ویژه خونی یا آبکی) از یک مجرای واحد داشته باشد، اما در ماموگرافی معمولی چیزی دیده نشود. در این روش، پزشک یک لوله بسیار نازک را وارد مجرای ترشحدهنده روی نوک پستان میکند. سپس مقدار کمی ماده حاجب مایع را به داخل مجرا تزریق میکند. این ماده مسیر مجرا را در تصویر ماموگرافی مشخص میکند. سپس از پستان عکس ماموگرافی گرفته میشود. تصویر به دست آمده، هرگونه ضایعه درون مجرایی (مثل پاپیلوما یا تومور) را نشان میدهد. داکتوگرافی هم کار تشخیصی دارد و هم میتواند راهنمای جراح برای برداشتن دقیق مجرای بیمار باشد. این روش کمی تخصصیتر است و در همه مراکز انجام نمیشود.
درمان سرطان پستان در افراد میانسال و سالمند
پس از تشخیص سرطان پستان در افراد میانسال و سالمند، انتخاب راههای درمان آغاز میشود. خوشبختانه امروزه گزینههای درمانی متنوع و موثری وجود دارد. تیم پزشکی براساس ویژگیهای تومور، سلامت عمومی و ترجیح بیمار، برنامهای شخصیسازی شده طراحی میکند.
جراحی، معمولاً اولین قدم درمانی است. این عمل ممکن است به صورت لامپکتومی (برداشتن تومور و حاشیه سالم) یا ماستکتومی (برداشتن کامل پستان) انجام شود. پزشک همزمان غدد لنفاوی زیر بغل را نیز بررسی میکند.
پس از جراحی، درمانهای تکمیلی (ادجوانت) اغلب ضروری هستند. پرتو درمانی با پرتوهای پرانرژی، سلولهای سرطانی باقیمانده در ناحیه پستان را از بین میبرد. هورمون درمانی برای سرطانهای حساس به هورمون، رشد سلولها را مسدود میکند. شیمی درمانی از داروهای قوی برای از بین بردن سلولهای سرطانی در سراسر بدن استفاده میکند.
در سالهای اخیر، درمانهای هدفمند و ایمونوتراپی نیز پیشرفت چشمگیری داشتهاند. این درمانها با دقت بالا به مشخصههای خاص سلولهای سرطانی حمله میکنند.
درمان سرطان پستان در سنین بالا نیازمند توجه ویژه به شرایط فرد است. پزشکان عوارض درمان و کیفیت زندگی بیمار را به دقت مدیریت میکنند. نتیجه، اغلب کنترل موفق بیماری و حفظ سلامتی است.
1. جراحی (لامپکتومی و ماستکتومی)
جراحی سنگ بنای درمان سرطان پستان است. هدف، برداشتن کامل تومور با حاشیه سالم از بافت است. لامپکتومی یک عمل حفظ پستان محسوب میشود. جراح فقط توده سرطانی را به همراه مقداری از بافت سالم اطراف آن خارج میکند. این روش معمولا برای تومورهای کوچک و تککانونی مناسب است. پس از لامپکتومی، بیمار تقریبا همیشه نیاز به پرتودرمانی دارد. ماستکتومی به معنای برداشتن کامل بافت پستان است. انواع مختلفی دارد. ماستکتومی ساده فقط بافت پستان را برمیدارد. ماستکتومی رادیکال تعدیلشده، پستان و غدد لنفاوی زیر بغل را خارج میکند. امروزه در بسیاری موارد، امکان انجام ماستکتومی با حفظ پوست یا حتی حفظ نوک پستان وجود دارد. این کار نتیجه زیبایی بهتری دارد. همزمان با هر نوع جراحی، پزشک برداشت غدد لنفاوی نگهبان یا تشریح غدد لنفاوی زیر بغل را انجام میدهد. این کار برای بررسی گسترش بیماری ضروری است. انتخاب نوع جراحی به عوامل زیادی بستگی دارد.
2. پرتودرمانی (رادیوتراپی)
پرتودرمانی از پرتوهای پرانرژی برای نابودی سلولهای سرطانی استفاده میکند. این روش معمولا پس از جراحی لامپکتومی انجام میشود. هدف، از بین بردن سلولهای میکروسکوپی باقیمانده در ناحیه پستان است. بدین ترتیب، خطر عود بیماری به حداقل میرسد. گاهی پس از ماستکتومی نیز در صورت وجود فاکتورهای خطر خاص، پرتودرمانی توصیه میشود. درمان به صورت جلسات روزانه و معمولا به مدت چند هفته انجام میگیرد. هر جلسه فقط چند دقیقه طول میکشد. پرتوها دقیقا به ناحیه هدف تابانده میشوند تا آسیب به بافتهای سالم اطراف کم باشد. عوارض آن معمولا موضعی است. ممکن است قرمزی و خشکی پوست (شبیه آفتابسوختگی) یا خستگی ایجاد شود. این عوارض معمولا پس از پایان درمان برطرف میشوند. تکنیکهای جدید مانند پرتودرمانی با شدت تعدیلشده (IMRT) دقت را بیشتر کردهاند. در برخی موارد انتخابی، امکان پرتودرمانی در طی جراحی یا پرتودرمانی تسریعشده نیز وجود دارد.
3. شیمیدرمانی
شیمیدرمانی از داروهای قوی برای تخریب سلولهای سرطانی استفاده میکند. این داروها در کل بدن گردش میکنند. بنابراین میتوانند سلولهایی را که ممکن است از تومور اولیه جدا شده باشند، هدف قرار دهند. پزشک ممکن است شیمیدرمانی را قبل از جراحی (نئوادجوانت) تجویز کند. این کار برای کوچک کردن تومورهای بزرگ و انجام جراحی حفظ پستان است. یا ممکن است پس از جرگی (ادجوانت) برای کاهش خطر بازگشت بیماری استفاده شود. داروها معمولا به صورت دورهای و از طریق رگ تزریق میشوند. هر دوره شامل روزهای درمان و سپس یک دوره استراحت برای بازیابی بدن است. شیمیدرمانی عوارضی دارد. این عوارض میتواند شامل خستگی، تهوع، ریزش مو و کاهش گلبولهای خون باشد. امروزه داروهای کمکی موثری برای مدیریت بسیاری از این عوارض وجود دارد. تصمیم به استفاده از شیمیدرمانی بر اساس ویژگیهای بیولوژیک تومور و سلامت عمومی فرد گرفته میشود. همه بیماران به آن نیاز ندارند.
4. هورمون درمانی
بسیاری از سرطانهای پستان، گیرندههای هورمونی مثبت دارند. یعنی رشد آنها توسط هورمونهای استروژن یا پروژسترون بدن تحریک میشود. هدف هورمون درمانی، محروم کردن سلولهای سرطانی از این هورمونها یا مسدود کردن اثر آنها است. این درمان فقط برای تومورهای ER مثبت یا PR مثبت موثر است. هورمون درمانی معمولا یک درمان ادجوانت طولانیمدت (۵ تا ۱۰ سال) پس از جراحی است. داروها به دو دسته اصلی تقسیم میشوند. مهارکنندههای آروماتاز (مانند لتروزول، اناستروزول) تولید استروژن را در زنان یائسه متوقف میکنند. تاموکسیفن گیرندههای استروژن را روی سلولهای سرطانی مسدود میکند و در زنان قبل و پس از یائسگی کاربرد دارد. این داروها معمولا به صورت قرص روزانه مصرف میشوند. عوارض آنها بسته به نوع دارو متفاوت است و میتواند شامل گرگرفتگی، درد مفاصل یا افزایش خطر پوکی استخوان باشد. پزشک این عوارض را به دقت مدیریت میکند.
5. درمانهای هدفمند
این درمانها برخلاف شیمیدرمانی، بر ویژگیهای اختصاصی سلولهای سرطانی متمرکز هستند. آنها با دقت به مولکولهایی حمله میکنند که به رشد و بقای تومور کمک میکنند. شناختهشدهترین هدف، پروتئین HER2 است. حدود ۲۰ درصد سرطانهای پستان HER2 مثبت هستند. این نوع سرطانها تهاجمیتر بودهاند. اما امروزه داروهای موثری مانند تراستوزوماب (هرسپتین)، پرتوزوماب و آدو-تراستوزوماب امتانزین موجود است. این داروها به طور اختصاصی پروتئین HER2 را مسدود میکنند. درمانهای هدفمند دیگر، مسیرهای سیگنالینگ درون سلولی مانند مسیر CDK4/6 را مهار میکنند. داروهایی مانند پالبوسیکلیب همراه با هورمون درمانی برای برخی سرطانهای متاستاتیک استفاده میشوند. این درمانها معمولا عوارض کمتری نسبت به شیمیدرمانی دارند. اما ممکن است عوارض خاص خود مانند مشکلات قلبی (با برخی داروهای ضد HER2) را ایجاد کنند. تجویز آنها نیازمند آزمایشهای دقیق روی بافت تومور است.
6. ایمونوتراپی
ایمونوتراپی، سیستم ایمنی بدن بیمار را برای مبارزه با سرطان توانمند میکند. برخی تومورهای پستان از مکانیسمهایی برای “پنهان شدن” از سیستم ایمنی استفاده میکنند. داروهای ایمونوتراپی این موانع را برمیدارند. در سرطان پستان، مهارکنندههای وارسی ایمنی (Checkpoint Inhibitors) مانند پمبرولیزوماب کاربرد دارند. این دارو پروتئین PD-1 روی سلولهای ایمنی یا PD-L1 روی سلولهای سرطانی را مسدود میکند. این مسدودسازی، سیستم ایمنی را برای حمله به تومور آزاد میگذارد. در حال حاضر، ایمونوتراپی عمدتا برای درمان سرطانهای پستان سهگانه منفی متاستاتیک یا پیشرفته که بیان PD-L1 دارند، تایید شده است. این داروها معمولا به صورت تزریق وریدی هر چند هفته یکبار داده میشوند. ایمونوتراپی میتواند عوارض خاصی مربوط به فعال شدن بیش از حد سیستم ایمنی ایجاد کند. این عوارض میتواند هر عضوی از بدن را درگیر کند و نیاز به نظارت دقیق دارد. پژوهشها برای گسترش کاربرد ایمونوتراپی در سرطان پستان ادامه دارد.
جمع بندی سرطان پستان در افراد میانسال و سالمند
سرطان پستان در افراد میانسال و سالمند، یک واقعیت سلامت جدی اما قابل مدیریت است. افزایش سن، مهمترین عامل خطر شناخته شده برای این بیماری محسوب میشود. بنابراین، آگاهی و اقدام به موقع در این گروه سنی اهمیت ویژهای پیدا میکند.
خبر امیدوارکننده این است که ابزارهای قدرتمندی برای مقابله در اختیار داریم. غربالگری منظم با ماموگرافی، کلید تشخیص در مراحل اولیه است. شناسایی زودهنگام، گزینههای درمانی موثرتر و کمتهاجمتری را ممکن میسازد. علم پزشکی امروز، ترکیبی دقیق از جراحی، پرتودرمانی، هورموندرمانی، شیمیدرمانی و درمانهای هدفمند نوین را ارائه میدهد.
نکته کلیدی، شخصیسازی درمان است. تیم پزشکی برنامه درمانی را بر اساس نوع تومور، وضعیت سلامت کلی و ترجیحات خود فرد طراحی میکند. سن به تنهایی مانعی برای درمان موفق نیست. پزشکان به دقت عوارض درمان و کیفیت زندگی را در این سنین مدیریت میکنند.
پیشگیری هوشمندانه نیز نقش حیاتی دارد. حفظ وزن متعادل، فعالیت بدنی منظم، تغذیه سالم و پرهیز از الکل، از بهترین راهکارهای محافظتی هستند. توجه به علائم بدن و پیگیری سریع هر تغییر غیرعادی، یک وظیفه شخصی مهم است.
با ترکیب دانش، مراقبت فعال و نگرش امیدوارانه، میتوان این چالش سلامت را پشت سر گذاشت. سرطان پستان در سنین بالا به معنای پایان زندگی نیست، بلکه آغازی برای مدیریت آگاهانه و حفظ سلامتی است.