سکته مغزی در افراد میانسال و سالمند
سکته مغزی در افراد میانسال و سالمند یک بحران جدی سلامت است. این عارضه به طور ناگهانی زندگی فرد را تحت تأثیر قرار میدهد. سکته مغزی زمانی رخ میدهد که خونرسانی به بخشی از مغز قطع میشود. این قطع شدگی سلولهای مغزی را از بین میبرد. سن یک عامل خطر اصلی محسوب میشود. با افزایش سن، احتمال بروز این بیماری نیز بیشتر میگردد.
جامعه پزشکی بر شناسایی به موقع علائم تأکید زیادی دارد. این علائم شامل ضعف ناگهانی در یک طرف بدن، تاری دید و سردرد شدید است. آگاهی از این نشانهها میتواند جان افراد را نجات دهد. هر دقیقه پس از سکته مغزی ارزش حیاتی دارد. درمان سریع آسیب وارده به مغز را به حداقل میرساند.
عوامل خطر متعددی احتمال بروز سکته مغزی در افراد میانسال و سالمند را افزایش میدهند. فشار خون بالا، دیابت و کلسترول بالا از جمله این عوامل هستند. سبک زندگی ناسالم نیز سهم بزرگی در این میان ایفا میکند. مصرف سیگار، کمتحرکی و رژیم غذایی نامناسب خطر را تشدید میکنند. کنترل این عوامل تا حد زیادی از ما در برابر سکته محافظت میکند.
پیشگیری از سکته مغزی در افراد میانسال و سالمند کاملاً امکانپذیر است. انجام معاینات دورهای منظم یک اقدام ضروری است. پزشک میتواند عوامل خطر را مدیریت کند. ورزش منظم و تغذیه سالم نیز پایههای اصلی پیشگیری هستند. این اقدامات ساده کیفیت زندگی را به طور چشمگیری بهبود میبخشند.
در نهایت، سکته مغزی در افراد میانسال و سالمند یک سرنوشت اجتنابناپذیر نیست. دانش و آگاهی ما قدرتمندترین سلاح در برابر این دشمن خاموش است. با شناخت علائم و کنترل عوامل خطر، میتوانیم از بسیاری از این حوادث جلوگیری کنیم. سلامت مغز ما در گرو انتخابهای هوشمندانه امروز ماست.
علائم و نشانههای سکته مغزی در افراد میانسال و سالمند

شناسایی علائم و نشانههای سکته مغزی در افراد میانسال و سالمند یک مهارت حیاتی است. این آگاهی میتواند جان یک نفر را نجات دهد. سکته مغزی یک رویداد ناگهانی است. زمان در آن طلاست.
بدن ما معمولاً پیش از وقوع یک سکته جدی، سیگنالهای هشداردهندهای میفرستد. شناخت این علائم کلیدی است. صورت ممکن است به یک طرف آویزان شود. فرد اغلب نمیتواند هر دو طرف صورتش را به طور مساوی حرکت دهد. ضعف ناگهانی در یک بازو یا پا از نشانههای شایع است. شخص ممکن است نتواند دستش را بالا بیاورد یا آن را نگه دارد.
مشکلات گفتاری نیز یک زنگ خطر بزرگ هستند. گفتار فرد ممکن است بریده بریده یا نامفهوم شود. او perhaps نتواند کلمات ساده را بیان کند یا حرف دیگران را بفهمد. مشکلات بینایی ناگهانی مانند تاری دید یا دوبینی نیز بسیار جدی هستند. این علائم ممکن است تنها در یک چشم رخ دهند.
برخی علائم کمتر شناخته شده نیز وجود دارند. سردرد بسیار شدید و ناگهانی، مانند “بدترین سردرد زندگی” میتواند نشانه باشد. فرد ممکن است تعادل خود را از دست بدهد یا دچار سرگیجه ناگهانی شود. حتی گیجی ناگهانی نیز یک علامت است.
به یاد داشته باشید که این نشانهها معمولاً به طور ناگهانی ظاهر میشوند. اگر حتی یکی از این علائم سکته مغزی در افراد میانسال و سالمند را مشاهده کردید، فوراً با اورژانس تماس بگیرید. منتظر نمانید تا علائم از بین بروند. هر دقیقه تأخیر به معنای از دست دادن سلولهای بیشتر مغزی است. اقدام سریع شما میتواند یک زندگی را نجات دهد و از عوارض جدی و ناتوانیهای طولانیمدت جلوگیری کند.
1. افتادگی یا بیحسی ناگهانی یک طرف صورت
این علامت یکی از شناختهشدهترین نشانههای سکته مغزی است. ما اغلب آن را با نام “افتادگی صورت” میشناسیم. این حالت به دلیل اختلال در خونرسانی به بخشی از مغز که عضلات صورت را کنترل میکند، رخ میدهد. فرد ممکن است نتواند به طور عادی بخندد یا اخم کند. وقتی از او میخواهیم لبخند بزند، تنها یک طرف دهانش به سمت بالا حرکت میکند. طرف دیگر صورتش بیحرکت یا به سمت پایین آویزان میماند. این بیحسی یا افتادگی میتواند در پلک نیز دیده شود. پلک یک چشم ممکن است بسته نشود یا به طور کامل افتاده باشد. این تغییرات ناگهانی هستند و قبلاً وجود نداشتهاند. این علامت یک هشدار جدی است. هرگز نباید آن را به حساب خستگی یا استرس بگذاریم. تشخیص سریع این نشانه میتواند زندگی فرد را نجات دهد. ما باید بلافاصله با اورژانس تماس بگیریم.
2. ضعف یا بیحسی ناگهانی در یک دست یا پا
این علامت به طور مشخص یک سمت بدن را درگیر میکند. مغز هر نیمکره، طرف مقابل بدن را کنترل میکند. بنابراین، اگر سکته در نیمکره چپ مغز رخ دهد، ضعف در سمت راست بدن ظاهر میشود. فرد ممکن است نتواند دست خود را به طور عادی بالا بیاورد. یا شاید هنگام راه رفتن، پای خود را بکشد و تعادل نداشته باشد. این ضعف میتواند به صورت “بیحسی” یا “گزگز” نیز خود را نشان دهد. احساس میکنند که آن بخش از بدن “خواب رفته” است و برطرف نمیشود. یک آزمایش ساده این است که از فرد بخواهیم هر دو دستش را همزمان به جلو دراز کند. اگر یک دست به سمت پایین بیفتد یا نتواند هم سطح دست دیگر بماند، این یک علامت هشداردهنده است. این ضعف ناگهانی را نباید با درد مفاصل یا آرتروز اشتباه گرفت. این یک ضعف عصبی است که به طور ناگهانی آغاز میشود.
3. مشکل ناگهانی در تکلم یا درک گفتار
سکته مغزی میتواند مراکز زبانی مغز را مختل کند. این اختلال به دو شکل اصلی دیده میشود.اول اینکه، فرد ممکن است نتواند کلمات مناسب را پیدا کند. گفتار او بریده بریده و نامفهوم میشود. گویی زبانش در دهانش گیر میکند.ثانیا، فرد ممکن است کلمات را به وضوح بشنود اما نتواند معنای آنها را درک کند. او حرف دیگران را نمیفهمد. این حالت شبیه این است که دیگران به یک زبان خارجی صحبت میکنند. گاهی نیز هر دو مشکل با هم اتفاق میافتند. فرد نه میتواند حرف بزند و نه حرف دیگران را متوجه شود. این تغییرات زبانی ناگهانی هستند. ممکن است فرد دقایقی قبل به طور عادی در حال صحبت کردن بوده باشد. این علامت بسیار ترسناک است. اما خونسردی اطرافیان و درخواست کمک فوری، کلید نجات بیمار است.
4. اختلال ناگهانی بینایی در یک یا هر دو چشم
سکته مغزی میتواند مسیر بینایی مغز را تحت تأثیر قرار دهد. این مشکل بینایی به صورت ناگهانی ایجاد میشود. فرد ممکن است به طور کامل بینایی یک چشم خود را از دست بدهد. این حالت مانند این است که کسی پردهای سیاه را روی چشم او کشیده باشد. امکان دارد فرد دچار “دوبینی” شود. او همه چیز را به صورت دو تایی میبیند. “تاری دید” ناگهانی نیز یک علامت شایع است. فرد احساس میکند که درون مه راه میرود. همه چیز اطرافش تار و نامشخص به نظر میرسد. گاهی نیز فرد بخشی از میدان بینایی خود را از دست میدهد. برای مثال، سمت چپ یا راست فضای مقابل خود را نمیبیند. این علائم معمولاً درد ندارند. به همین دلیل، برخی افراد آن را جدی نمیگیرند. اما این یک وضعیت اورژانسی است.
5. سردرد ناگهانی، بسیار شدید و غیرعادی
این نوع سردرد با هر سردرد دیگری که فرد در طول زندگی تجربه کرده، متفاوت است. افراد آن را به عنوان “بدترین سردرد زندگی” توصیف میکنند. این درد مانند یک “انفجار” یا “رعد و برق” در سر است. این سردرد شدید و ناگهانی، اغلب نشانه یک نوع خاص از سکته مغزی به نام “خونریزی مغزی” است. در این حالت، یک رگ خونی در مغز پاره میشود و خونریزی میکند. این سردرد ممکن است با حالت تهوع، استفراغ یا از دست دادن هوشیاری همراه باشد. فرد نمیتواند نورهای روشن یا صداهای بلند را تحمل کند. این سردرد با مسکنهای معمولی نیز بهبود نمییابد. هرگز نباید چنین سردردی را به حساب میگرن یا سردرد عصبی گذاشت. این یک فوریت پزشکی است و نیاز به اقدام فوری دارد.
6. سرگیجه ناگهانی، از دست دادن تعادل یا هماهنگی بدن
این علامت تنها یک احساس سبکی سر ساده نیست. فرد احساس میکند که خودش یا اتاق به دورش میچرخند. این سرگیجه شدید و ناگهانی است. فرد ممکن است نتواند بایستد یا راه برود. او تعادل خود را به طور کامل از دست میدهد. این حالت شبیه کسی است که به شدت مست کرده است. راه رفتن او تلوتلوخوران میشود. هماهنگی بین دست و چشم نیز مختل میشود. فرد ممکن است نتواند یک لیوان آب را بردارد. یا شاید هنگام تایپ کردن، کلیدهای اشتباه را فشار دهد. این علائم اغلب با تهوع و استفراغ همراه هستند. مهم است که این سرگیجه را با سرگیجههای خوشخیم دیگر اشتباه نگیریم. اگر این حالت به طور ناگهانی و بدون دلیل مشخصی ایجاد شود، میتواند نشانه سکته مغزی باشد.
تشخیص سکته مغزی در افراد میانسال و سالمند
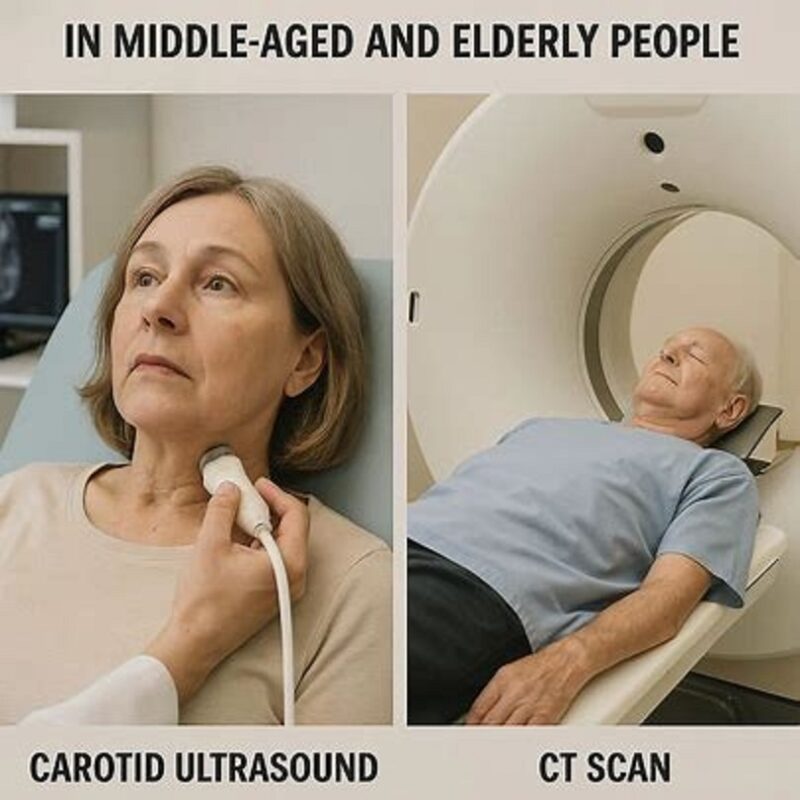
تشخیص سریع و دقیق سکته مغزی در افراد میانسال و سالمند، یک رقابت با زمان است. هر دقیقه تأخیر، پیامدهای جبرانناپذیری برای مغز دارد. تیم پزشکی از روشهای مختلفی برای تشخیص این عارضه استفاده میکند. اولین قدم، ارزیابی فوری بالینی است. پزشکان با پرسش از بیمار یا همراهان، علائم و زمان شروع آنها را بررسی میکنند.
آنها سپس یک معاینه عصبی سریع انجام میدهند. این معاینه عملکردهای حیاتی مغز را میسنجد. پزشک قدرت عضلات، بینایی، تعادل و هماهنگی بدن را بررسی میکند. او از فرد میخواهد تا کارهای سادهای مانند لبخند زدن یا بلند کردن هر دو دست را انجام دهد. این اقدامات به شناسایی ضعف یا بیحسی در یک سمت بدن کمک میکند.
تصویربرداری از مغز، گام بعدی و قطعی در تشخیص سکته مغزی در افراد میانسال و سالمند است. سیتی اسکن میتواند به سرعت وجود خونریزی در مغز را نشان دهد. امآرآی نیز جزئیات دقیقتری از بافت مغز ارائه میدهد. این تصاویر به پزشکان میگوید که سکته از نوع ایسکمیک است یا هموراژیک. آنها حتی محل دقیق و اندازه لخته یا خونریزی را مشخص میکنند.
گاهی پزشکان از آزمایشهای تکمیلی مانند سونوگرافی داپلر عروق گردن استفاده میکنند. این روش تنگی یا انسداد عروق تغذیهکننده مغز را نشان میدهد. نوار قلب و آزمایش خون نیز به یافتن علت اصلی سکته کمک میکنند. این تشخیص سریع و جامع، پایه و اساس شروع درمان صحیح است. درمان مناسب بلافاصله پس از تشخیص آغاز میشود تا آسیب مغزی را به حداقل برساند.
1. ارزیابی بالینی و معاینه عصبی فوری
این ارزیابی، اولین و سریعترین قدم در مواجهه با بیمار است. پرسنل پزشکی بلافاصله پس از رسیدن بیمار به بیمارستان این کار را آغاز میکنند. آنها ابتدا از بیمار یا همراهانش در مورد زمان شروع علائم سؤال میپرسند. سپس پزشک سطح هوشیاری و توانایی بیمار در پاسخگویی به سؤالات را میسنجد. معاینه عصبی کامل، بخش حیاتی این فرآیند است. پزشک با استفاده از یک سری آزمونهای ساده و سریع، عملکرد سیستم عصبی را بررسی میکند. او بینایی بیمار را با حرکت انگشت خود آزمایش میکند. او از بیمار میخواهد که هر دو دستش را همزمان بالا بیاورد و نگه دارد. پزشک قدرت عضلات صورت، بازوها و پاها را در دو سمت بدن مقایسه میکند. او رفلکسهای عصبی را با چکش مخصوص آزمایش میکند. این معاینه سریع به پزشک کمک میکند تا محل احتمالی آسیب در مغز را شناسایی کند. سرعت در این مرحله، کلید نجات بافت مغزی است.
2. استفاده از قاعده FAST (صورت، دستها، گفتار، زمان)
قاعده F.A.S.T یک ابزار تشخیصی ساده و قابل استفاده برای همگان است. این کلمه مخفف چهار اقدام کلیدی است. حرف F مخفف “Face” یا صورت است. از فرد مشکوک بخواهید لبخند بزند. آیا یک طرف صورتش آویزان میماند؟ حرف A مخفف “Arms” یا دستها است. از او بخواهید هر دو دستش را به جلو دراز کند. آیا یک دست به سمت پایین میافتد یا او نمیتواند آن را بالا نگه دارد؟ حرف S مخفف “Speech” یا گفتار است. از او بخواهید یک جمله ساده را تکرار کند. آیا گفتارش بریده بریده یا عجیب به نظر میرسد؟ آیا کلمات را درست ادا میکند؟ حرف T مخفف “Time” یا زمان است. اگر شما حتی یکی از این علائم را مشاهده کردید، وقت اقدام فوری است. این علامت به شما یادآوری میکند که بلافاصله با اورژانس تماس بگیرید. زمان طلایی درمان سکته مغزی بسیار محدود است. این قاعده به مردم عادی کمک میکند تا یک قربانی سکته مغزی را به سرعت شناسایی کنند.
3. تصویربرداری سیتی اسکن (CT Scan) از مغز
سیتی اسکن اغلب اولین تصویربرداری است که پزشکان درخواست میکنند. این دستگاه با استفاده از پرتوهای ایکس، تصاویری مقطعی از مغز میگیرد. انجام این اسکن بسیار سریع است و تنها چند دقیقه طول میکشد. سرعت بالا، مزیت اصلی سیتی اسکن در شرایط اورژانس محسوب میشود. هدف اصلی آن، تشخیص نوع سکته مغزی است. سیتی اسکن به وضوح میتواند یک سکته هموراژیک (خونریزیدهنده) را نشان دهد. در این نوع سکته، خونریزی در بافت مغز به صورت یک ناحیه سفید روشن دیده میشود. همچنین میتواند تورم مغز را که پس از سکته ایسکمیک رخ میدهد، شناسایی کند. گاهی پزشک قبل از اسکن، یک ماده حاجب به بیمار تزریق میکند. این کار به مشاهده بهتر عروق خونی مغز کمک میکند. سیتی اسکن میتواند تومورها یا سایر مشکلاتی که علائمی شبیه سکته ایجاد میکنند را نیز رد کند.
4. تصویربرداری امآرآی (MRI) از مغز
امآرآی یک تکنیک تصویربرداری بسیار دقیقتر است. این دستگاه از میدان مغناطیسی قوی و امواج رادیویی برای ایجاد تصاویر استفاده میکند. برخلاف سیتی اسکن، در امآرآی از پرتوهای مضر استفاده نمیشود. دقت امآرآی در نمایش بافت مغز به مراتب بالاتر است. این روش میتواند نواحی بسیار کوچک آسیب دیده مغز را تنها در عرض چند دقیقه پس از سکته نشان دهد. یک تکنیک خاص به نام “امآرآی انتشار” (DWI) وجود دارد. این تکنیک به طور ویژه برای تشخیص سکته ایسکمیک حاد طراحی شده است. در این تصاویر، ناحیه ای از مغز که دچار کمخونی شده است، به رنگ روشن دیده میشود. امآرآی میتواند سکتههای قدیمیتر را نیز از سکتههای جدید متمایز کند. همچنین جزئیات دقیقی از ساقه مغز که با سیتی اسکن به خوبی دیده نمیشود، ارائه میدهد. اگرچه زمانبرتر است، اما اطلاعات ارزشمندی در اختیار پزشکان قرار میدهد.
5. آنژیوگرافی مغزی
آنژیوگرافی مغزی، یک روش تهاجمی برای بررسی عروق خونی مغز است. این روش دقیقترین تصویر از شریانها و وریدهای مغزی را ارائه میدهد. پزشک یک کاتتر نازک و انعطافپذیر را از طریق یک شریان در کشاله ران یا مچ دست به سمت عروق مغز هدایت میکند. سپس یک ماده حاجب مخصوص را به درون عروق تزریق میکند. همزمان، از سر بیمار با اشعه ایکس عکسبرداری میشود. این ماده حاجب، مسیر عروق خونی را در مانیتور به وضوح نشان میدهد. آنژیوگرافی محل دقیق انسداد ناشی از لخته خون یا تنگی عروق را مشخص میکند. همچنین میتواند آنوریسم (بیرون زدگی عروق) یا ناهنجاریهای شریانی-وریدی را که میتوانند باعث سکته هموراژیک شوند، شناسایی کند. امروزه گاهی از آنژیوگرافی سیتی یا امآرآی نیز استفاده میشود که روشهای کمتهاجمیتری هستند.
6. سونوگرافی داپلر عروق کاروتید
این روش یک بررسی غیرتهاجمی و بدون درد است. پزشک از این روش برای بررسی شریانهای کاروتید استفاده میکند. این شریانهای مهم در دو طرف گردن قرار دارند. آنها خون غنی از اکسیژن را به مغز میرسانند. در این آزمایش، تکنسین یک ژل مخصوص را روی پوست گردن بیمار میمالد. سپس یک پروب دستی را روی آن حرکت میدهد. این پروب امواج صوتی با فرکانس بالا را به درون عروق میفرستد. امواج صوتی منعکس شده، تصویری از ساختار داخلی شریانها ایجاد میکنند. سونوگرافی داپلر میتواند وجود پلاکهای چربی (آترواسکلروز) در دیواره عروق را نشان دهد. این پلاکها میتوانند باعث تنگی شریان شوند. همچنین سرعت جریان خون در این شریانها را اندازهگیری میکند. این روش به پزشک کمک میکند تا خطر سکته ناشی از تنگی عروق گردن را ارزیابی کند.
7. الکتروکاردیوگرام یا نوار قلب
الکتروکاردیوگرام یا نوار قلب، یک آزمایش ساده و سریع است. این آزمایش فعالیت الکتریکی قلب را ثبت میکند. پرستار یا تکنسین، چندین الکترود کوچک را روی قفسه سینه، دستها و پاهای بیمار قرار میدهد. این الکترودها سیگنالهای الکتریکی تولید شده توسط قلب را دریافت میکنند. دستگاه نوار قلب، این سیگنالها را به صورت امواج بر روی کاغذ چاپ میکند. پزشک با بررسی این امواج، ریتم و ضربان قلب را تحلیل میکند. یک ریتم غیرطبیعی شایع به نام “فیبریلاسیون دهلیزی” میتواند باعث تشکیل لخته خون در قلب شود. این لخته میتواند به سمت مغز سفر کند و باعث سکته ایسکمیک شود. نوار قلب میتواند این ریتم خطرناک و همچنین سایر مشکلات قلبی مانند سکته قلبی قدیمی را که خطر سکته مغزی را افزایش میدهند، شناسایی کند.
8. اکوکاردیوگرام یا اکوی قلب
اکوکاردیوگرام یک سونوگرافی از قلب است. این روش ساختار و عملکرد قلب را به دقت نشان میدهد. در این آزمایش، تکنسین یک پروب سونوگرافی را روی قفسه سینه بیمار حرکت میدهد. امواج صوتی، تصاویر متحرک و زنده از قلب ایجاد میکنند. پزشک میتواند اندازه حفرههای قلب، ضخامت عضله قلب و عملکرد پمپاژ آن را ببیند. او همچنین عملکرد دریچههای قلب را بررسی میکند. گاهی لخته خون در درون قلب و به ویژه در دهلیز چپ تشکیل میشود. این لختهها میتوانند به مغز بروند. یک روش دقیقتر به نام “اکوکاردیوگرافی از طریق مری” (TEE) نیز وجود دارد. در این روش، پروب از طریق مری به پشت قلب هدایت میشود. این روش تصاویر بسیار واضحتری از قلب ارائه میدهد و برای یافتن منبع لخته بسیار کارآمد است.
9. آزمایشهای خون
آزمایشهای خون نقش مکمل ولی مهمی در تشخیص دارند. این آزمایشها به تنهایی سکته مغزی را نشان نمیدهند، اما اطلاعات حیاتی به پزشک میدهند. آزمایش شمارش سلولهای خون (CBC) وضعیت کلی سلامت و توانایی لخته شدن خون را بررسی میکند. آزمایشهای “الکترولیتها” و “قند خون” انجام میشوند. زیرا کمآبی یا قند خون بسیار بالا یا پایین نیز میتوانند علائمی شبیه سکته ایجاد کنند. آزمایشهای “انعقاد خون” (مانند PT و PTT) سرعت لخته شدن خون را اندازهگیری میکنند. این اطلاعات برای شروع درمان با داروهای ضدلخته بسیار مهم است. همچنین سطح “کلسترول” خون نیز چک میشود. این آزمایشها به پزشک کمک میکنند تا علل زمینهای سکته را شناسایی و شرایط بیمار را برای دریافت درمان مناسب آماده کنند.
درمان سکته مغزی در افراد میانسال و سالمند
درمان سریع و مؤثر سکته مغزی در افراد میانسال و سالمند، یک فرآیند حیاتی و چندوجهی است. این درمان بلافاصله پس از تشخیص آغاز میشود. هدف اصلی، نجات بافت مغزی در معرض خطر و کاهش آسیبهای ماندگار است. پزشکان بر اساس نوع سکته، درمان مناسب را انتخاب میکنند.
برای سکته ایسکمیک، داروی حلکننده لخته (tPA) اولین انتخاب است. این دارو جریان خون مسدود شده را باز میکند. تزریق این دارو باید در یک بازه زمانی طلایی مشخص انجام میشود. در برخی موارد، پزشکان از روش مکانیکی “ترومبکتومی” استفاده میکنند. در این روش، آنها لخته را به صورت فیزیکی از رگ خارج میکنند.
درمان سکته مغزی در افراد میانسال و سالمند با نوع هموراژیک، کاملاً متفاوت است. در اینجا هدف کنترل خونریزی و کاهش فشار بر مغز است. پزشکان ممکن است از داروهای کنترلکننده فشار خون استفاده کنند. در موارد شدید، جراحی برای ترمیم رگ پاره شده یا خارج کردن خون ضروری است.
پس از تثبیت وضعیت، مرحله توانبخشی آغاز میشود. این مرحله برای بازیابی تواناییهای از دست رفته طراحی شده است. تیم توانبخشی شامل فیزیوتراپیست، کاردرمانگر و گفتاردرمانگر است. آنها با بیمار کار میکنند تا مهارتهای حرکتی، گفتاری و شناختی را بهبود بخشند. درمان سکته مغزی در افراد میانسال و سالمند نیازمند یک تلاش گروهی و مستمر است. شروع زودهنگام درمان و پیگیری دقیق توانبخشی، کلید دستیابی به بهترین نتایج ممکن است.
1. داروهای حلکننده لخته (tPA)
این دارو که با نام tPA یا آلتپلاز شناخته میشود، یک درمان استاندارد برای سکته ایسکمیک است. پزشکان این دارو را از طریق ورید به بیمار تزریق میکنند. این دارو مستقیماً به جریان خون وارد میشود. سپس به سمت لخته خون در مغز حرکت میکند. عملکرد اصلی آن، شکستن ساختار لخته است. این فرآیند جریان خون مسدود شده را باز میکند. بازگشت خون به سلولهای مغزی، از مرگ آنها جلوگیری میکند. اما این درمان یک پنجره زمانی بسیار محدود دارد. پزشکان باید دارو را حداکثر تا ۴.۵ ساعت پس از شروع علائم تزریق کنند. این دارو برای سکتههای هموراژیک کاملاً ممنوع است. زیرا میتواند خونریزی را خیلی بدتر کند. تیم پزشکی قبل از تزریق، با انجام سیتی اسکن از نوع سکته اطمینان حاصل میکند. این دارو شانس بهبودی کامل را به طور قابل توجهی افزایش میدهد.
2. ترومبکتومی مکانیکی (برداشتن لخته)
ترومبکتومی مکانیکی یک روش پیشرفته و کم تهاجمی است. پزشکان این روش را برای سکتههای ایسکمیک بزرگ انجام میدهند. آنها یک کاتتر نازک را از طریق شریان کشاله ران یا مچ دست به سمت مغز هدایت میکنند. سپس با استفاده از دستگاههای بسیار کوچک، لخته را به طور فیزیکی از رگ خارج میسازند. این دستگاهها میتوانند یک استنت ریتریور (stent retriever) باشند. این استنت مانند یک قفس کوچک، لخته را به دام میاندازد. یا ممکن است از یک دستگاه آسپیراسیون (مکش) قوی استفاده کنند. بزرگترین مزیت این روش، پنجره زمانی طولانیتر آن است. پزشکان میتوانند تا ۲۴ ساعت پس از شروع علائم این عمل را انجام دهند. این روش نتایج بسیار خوبی در بازیابی عملکرد بیماران دارد. آنها اغلب این روش را همراه با tPA انجام میدهند تا اثر درمان را چندین برابر کنند.
3. داروهای ضدپلاکت و ضدانعقاد
این داروها نقش کلیدی در پیشگیری از تشکیل لختههای جدید ایفا میکنند. پزشکان بلافاصله پس از تثبیت وضعیت بیمار، این داروها را آغاز میکنند. آسپرین معروفترین داروی ضدپلاکت است. این دارو از چسبیدن پلاکتها به یکدیگر و تشکیل لخته جلوگیری میکند. پزشکان اغلب از ترکیب آسپرین و کلوپیدوگرل برای مدت کوتاهی استفاده میکنند. داروهای ضدانعقاد مانند وارفارین یا dabigatran نیز اثر قویتری دارند. این داروها فرآیندهای شیمیایی پیچیدهتر لخته شدن را مهار میکنند. پزشکان معمولاً این داروها را برای بیماران مبتلا به فیبریلاسیون دهلیزی تجویز میکنند. زیرا این بیماران مستعد تشکیل لخته در قلب هستند. انتخاب نوع دارو به علت دقیق سکته بستگی دارد. مصرف منظم و دقیق این داروها برای جلوگیری از سکته مغزی مجدد کاملا ضروری است.
4. کنترل فشار خون و قند خون
کنترل دقیق فشار خون یک بخش اساسی از درمان است. فشار خون بالا میتواند به عروق خونی آسیبدیده مغز فشار وارد کند. این فشار ممکن است باعث خونریزی مجدد یا گستردهتر شدن ناحیه آسیبدیده شود. تیم پزشکی به دقت فشار خون بیمار را تحت نظر میگیرد. آنها از داروهای وریدی یا خوراکی برای حفظ فشار خون در یک محدوده ایمن استفاده میکنند. کنترل قند خون نیز به همان اندازه مهم است. سطح قند خون بسیار بالا یا بسیار پایین میتواند روند بهبودی مغز را مختل کند. پرستاران به طور مکرر قند خون بیمار را چک میکنند. آنها در صورت نیاز از انسولین یا مایعات حاوی قند استفاده میکنند. این مدیریت دقیق، یک محیط بهینه برای ترمیم سلولهای مغزی فراهم میکند.
5. جراحی برای ترمیم رگها
در موارد سکته هموراژیک ناشی از آنوریسم، جراحی ضروری است. آنوریسم یک بیرونزدگی ضعیف در دیواره رگ خونی است. اگر آنوریسم پاره شود، خونریزی مغزی رخ میدهد. جراحان مغز و اعصاب برای جلوگیری از خونریزی مجدد، آنوریسم را ترمیم میکنند. یک روش متداول، “کلبپ آنوریسم” (Aneurysm Clipping) است. در این روش، جراح جمجمه را باز میکند. سپس یک کلیپ فلزی کوچک را در پایه آنوریسم قرار میدهد. این کلیپ مانند یک گیره، جریان خون را به درون بیرونزدگی مسدود میکند. روش دیگر “آمبولیزاسیون اندوواسکولار” است. در این روش کمتهاجمیتر، جراح از طریق کاتتر، سیمهای پلاتینی نرمی را درون آنوریسم قرار میدهد. این سیمها یک لخته مصنوعی ایجاد میکنند و آنوریسم را از چرخه خونرسانی خارج میکنند.
6. کرانیوتومی
گاهی اوقات سکته مغزی باعث تورم شدید مغز میشود. این تورم فشار خطرناکی را درون جمجمه محدود ایجاد میکند. این فشار میتواند به ساقه مغز که مرکز کنترل تنفس و ضربان قلب است آسیب برساند. در این شرایط بحرانی، جراحان اقدام به “کرانیوتومی رفع فشار” میکنند. در این عمل نجاتبخش، جراح یک بخش استخوانی از جمجمه را به طور موقت برمیدارد. این کار به مغز متورم فضای لازم برای باد کردن را میدهد. در نتیجه فشار درون جمجمه به طور قابل توجهی کاهش مییابد. جراحان معمولاً قطعه جمجمه را در بانک بافت نگهداری میکنند. پس از چند هفته یا ماه که تورم مغز فروکش کرد، آن را دوباره در جای خود قرار میدهند. این عمل میتواند جان بیمار را نجات دهد.
7. فیزیوتراپی و کاردرمانی
فیزیوتراپی بلافاصله پس از تثبیت وضعیت پزشکی بیمار آغاز میشود. فیزیوتراپیست به بیمار کمک میکند تا قدرت و حرکت خود را بازیابد. جلسات درمانی شامل تمرینات مخصوص برای تقویت عضلات ضعیف شده است. این تمرینات به بهبود تعادل و هماهنگی بدن نیز کمک میکنند. هدف، بازگرداندن حداکثر استقلال فیزیکی به بیمار است. کاردرمانی نیز بر روی مهارتهای عملی زندگی روزمره تمرکز دارد. کاردرمانگر به بیمار میآموزد که چگونه با وجود محدودیتهای جدید، کارهایش را انجام دهد. این کارها شامل لباس پوشیدن، غذا خوردن و حمام کردن است. آنها از تکنیکهای جبرانی و وسایل کمکی استفاده میکنند. این دو درمان، پایههای اصلی بازگشت بیمار به زندگی مستقل هستند.
8. گفتاردرمانی
سکته مغزی اغلب بر مراکز زبانی مغز تأثیر میگذارد. گفتاردرمانگر به بیمار در بازیابی این مهارتهای حیاتی کمک میکند. آنها برای بهبود توانایی بیان کلمات و تشکیل جملات، تمرینات ویژهای طراحی میکنند. اگر بیمار اصلاً نمیتواند صحبت کند، از روشهای ارتباطی جایگزین استفاده میکنند. این روشها میتواند شامل تابلوهای الفبا، حرکات دست یا نرمافزارهای خاص کامپیوتری باشد. همچنین به بیمار در درک گفتار دیگران و پیروی از دستورات کمک میکنند. علاوه بر این، آنها مشکلات بلع (دیسفاژی) را نیز درمان میکنند. درمان بلع برای جلوگیری از ورود غذا به ریهها و ایجاد ذاتالریه ناشی از آسپیراسیون بسیار مهم است.
9. توانبخشی شناختی
سکته مغزی میتواند عملکردهای شناختی مغز را مختل کند. مشکلاتی در حافظه، تمرکز، استدلال و قضاوت ایجاد میشود. متخصصان توانبخشی شناختی به رفع این چالشها میپردازند. آنها از تمرینات و بازیهای ذهنی هدفمند استفاده میکنند. این تمرینات به تقویت حافظه کوتاهمدت و بهبود توجه کمک میکنند. آنها به بیمار میآموزند که چگونه از ابزارهای جبرانی مانند دفترچه یادداشت، برنامهریز و هشدارهای تلفن استفاده کند. همچنین بر روی مهارتهای حل مسئله و برنامهریزی کار میکنند. هدف نهایی، بازگرداندن توانایی تفکر واضح و انجام مستقل کارهای پیچیده است. این فرآیند به بیمار کمک میکند تا اعتماد به نفس از دست رفته خود را بازیابد و کیفیت زندگی بهتری داشته باشد.
جمع بندی سکته مغزی در افراد میانسال و سالمند
سکته مغزی در افراد میانسال و سالمند یک اورژانس پزشکی جدی است. این عارضه نیازمند اقدام فوری و آگاهی عمومی است. سن یک عامل خطر غیرقابل انکار محسوب میشود. با افزایش سن، رگهای خونی انعطافپذیری خود را از دست میدهند.
شناسایی علائم کلید نجات است. علائمی مانند افتادگی صورت، ضعف اندام و گفتار نامفهوم را جدی بگیرید. این نشانهها به طور ناگهانی ظاهر میشوند. قاعده FAST یک ابزار ساده و کاربردی برای تشخیص است. زمان در این شرایط طلاست. هر دقیقه تأخیر میتواند به از دست رفتن میلیونها سلول مغزی منجر شود.
راههای تشخیصی پیشرفتهای امروزه در دسترس است. سیتی اسکن و امآرآی به سرعت نوع و محل سکته را مشخص میکنند. درمان سکته مغزی در افراد میانسال و سالمند به نوع آن بستگی دارد. برای سکته ایسکمیک از داروهای حلکننده لخته استفاده میکنند. برای سکته هموراژیک، کنترل خونریزی اولویت دارد.
پیشگیری از سکته مغزی در افراد میانسال و سالمند امکانپذیر است. کنترل فشار خون، قند خون و کلسترول ضروری است. ترک سیگار و فعالیت بدنی منظم خطر را به میزان قابل توجهی کاهش میدهد. توانبخشی پس از سکته نیز یک فرآیند طولانی و حیاتی است. فیزیوتراپی و کاردرمانی به بازیابی استقلال فرد کمک میکنند.
سکته مغزی در افراد میانسال و سالمند نقطه پایان زندگی نیست. با تشخیص سریع، درمان به موقع و توانبخشی مستمر، بسیاری از بیماران میتوانند کیفیت زندگی مطلوبی را بازیابند. آگاهی و اقدام به موقع بزرگترین سلاح ما در برابر این بحران است.
مقاله های مفید درباره تشخیص سکته مغزی در افراد میانسال و سالمند
رابطه بین فعالیت بدنی و سکته مغزی در افراد میانسال و سالمند
شیوع سکته مغزی و عوامل مرتبط با آن در جمعیت میانسال و سالمند
پیشبینیکنندههای کوتاهمدت سکته مغزی در افراد سالمند
میزان سکته مغزی در افراد ۶۵ سال به بالا ثابت مانده، اما در بین جوانان رو به افزایش است